糖尿病網膜症は完全に治せない病気です。
治療は症状の悪化を防ぐために行い、元の状態に戻すための治療ではありません。
糖尿病網膜症の治療法は進行程度により下記の3段階に分けられます。

網膜の病気

網膜の病気
糖尿病網膜症とは、糖尿病の合併症として起こる眼の病気で、糖尿病性神経障害・糖尿病性腎症に続く三大合併症の一つとして知られている疾患です。
日本では成人の失明原因の第2位であり、特に40~50代の世代では失明原因1位となっております。
糖尿病は体内で糖分の代謝がうまくできなくなり、血液中の糖が上昇する事で体の血管を阻害し、いろいろな全身症状を起こす病気です。
特に、網膜に存在している細い血管はその影響を受けやすく、血管瘤ができたり、詰まったり、破れて出血したりしやすくなります。
網膜血管が広範囲にダメージを受けると、網膜への酸素供給が滞り、その酸素不足を補うために新しい血管(新生血管)をつくります。
しかし、この新生血管はもろく、成分が漏れ出したり、破れて出血を起こしたりして、目のかすみや視力の低下などの症状を引き起こします。
進行すると新生血管が硝子体にまで伸びて、硝子体出血や網膜剥離、続発性緑内障などを引き起こし、さらに視力は低下し、場合によっては失明に至ります。
糖尿病網膜症は完全に治せない病気です。
治療は症状の悪化を防ぐために行い、元の状態に戻すための治療ではありません。
糖尿病網膜症の治療法は進行程度により下記の3段階に分けられます。
針の先でついたような小さな点状出血、それよりやや大きめの斑状出血、毛細血管が膨らんでできる毛細血管瘤、脂肪やたんぱく質が沈着して出来たシミ(硬性白斑)、血管がつまって出来たシミ(軟性白斑)などが眼底所見として見えてきます。
視力には全く影響がなく、血糖値をコントロールする事で症状の進行を抑えられます。
軟性白斑というシミが多数出てきます。また、血管がつまって酸素欠乏になった部分があちこちに出てくると、新生血管(本来ないはずの正常でない血管)がでてくる前段階となります。また、静脈が異常に腫れ上がったり、毛細血管の形が不規則になります。
正確な状態をつかむために蛍光眼底造影(血管造影検査)をする事があります。この段階でも視力には影響がありませんが、危険な状態に一歩踏み込んでおり、この時期に網膜光凝固術をする事で網膜の酸素欠乏を解消し、新たな血管の増殖を防ぐ事で進行を止める事が出来ます。
新生血管が破れて起こる硝子体出血、増殖膜、網膜剥離という重症な段階です。新生血管がでてもまだ自覚症状はありません。この段階で網膜光凝固をすれば、まだ間に合う事も多いのですが、硝子体出血や網膜剥離を起こすとなかなか自然に治る事は少なくなります。
この段階になって、眼の中に煙のすすがたくさん出てくる、赤いカーテンがかかるなどの自覚症状がでてきますが、相当に進んでしまっては手遅れに近いです。
治療としては、硝子体手術によって眼球内の出血を解消したり、不要な血管を取り除いたり、網膜剥離の復位する必要が出てくる場合もあります。
また、どのステージにでも発症する糖尿病黄斑浮腫という病態があります。ものを見るためにとても大切な黄斑部分に血管から漏れ出した水がたまる状態で視力低下の主な原因となります。
糖尿病黄斑浮腫の治療には、抗VEGF阻害剤硝子体内注射を行います。抗VEGF阻害剤には血管内皮増殖因子(VEGF)を抑える事で、血管からの漏れを防ぐ効果があると言われ、黄斑浮腫に効果があるとされています。しかし、薬の効果がきれると再発する事は多く、定期的に注射をする必要があります。
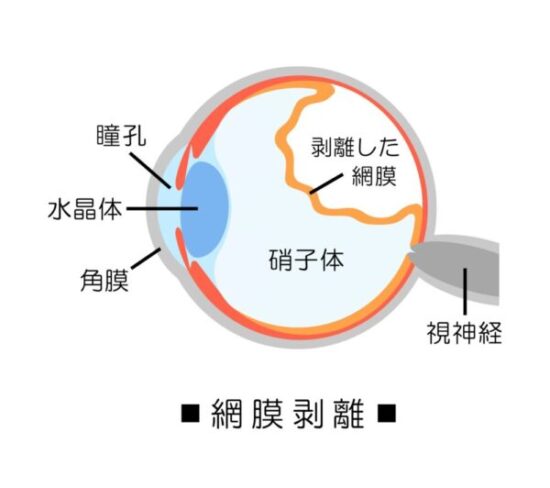
網膜剥離とは、眼球の内側にある網膜という膜が剥がれて、視力が低下する病気です。
網膜とは目の中に入ってきた光を刺激として受け取るカメラでいうとフィルムのはたらきをしています。
網膜の剥がれは痛みを伴わないために気付きにくいのですが、前兆として飛蚊症があらわれる事があります。
また、網膜の中心部である黄斑部分まで剥がれた場合、急激に視力が低下し、失明に至る恐れもあります。
網膜剥離は加齢や糖尿病網膜症などの一部の病気、事故などによる頭部や眼球への物理的ショックが原因で引き起こされます。いずれも網膜の裂け目(網膜裂孔)が網膜剥離の第一歩となります。
眼球の中は硝子体(しょうしたい)というゲル状の物質で満たされていますが、何かのきっかけでこの硝子体に網膜の一部が引きずられ、網膜に小さな裂け目ができてしまう事があります。
裂け目をそのまま放置しておくと、この小さな穴から網膜とその下の層との間にどんどん水分が入り込んでいき、最終的には網膜が剥がれてしまいます。
網膜にできた裂け目を塞ぐ処置に「網膜光凝固術」があります。瞳孔から網膜の穴にレーザーを照射し、焼き付けます。この処置をすると、裂け目の周囲の網膜とその下の組織がくっつくため、網膜が剥がれにくくなります。
すでに網膜剥離が認められる場合には、剥がれた網膜を元の位置に固定する必要があります。
そのための手術には、「硝子体手術」や「強膜バックリング法」などがあり、網膜剥離の症状に応じて対応が異なります。
網膜中心静脈閉塞症とは、網膜にある静脈が詰まる事で静脈の圧力が上がり、血管が広がったり、蛇行したり、出血したりする病気です。
また、網膜に血液中の水分がたまったりして、黄斑のむくみ(黄斑浮腫)を起こす事もあります。
加齢とともに発症しやすくなりますが、特に高血圧や動脈硬化と深い関連があると言われています。
高血圧の他にも、糖尿病などの血液の粘性が増す病気である方も発症しやすくなります。
また、緑内障のある方も発症しやすいと言われています。
網膜中心動脈と網膜中心静脈は視神経内を並行しております。また、網膜は大変薄い組織なため、網膜内では動脈と静脈が交差する部分は血管の外膜(血管壁の一番外側)を共有しています。ゆえに動脈硬化が起こるとその影響をうけ、静脈が圧迫されて血流が滞り、血栓ができて静脈が詰まります。
静脈が詰まる事によって、血液や水分が漏れ出て、眼底出血や網膜(黄斑)のむくみ(浮腫)が起きます。
静脈閉塞を起こした直後の急性期には血管強化薬や網膜循環改善薬などを用いて、閉塞した血管への血流を再開するための処置が行われます。
視力が低下している場合は網膜光凝固術、硝子体内注射、硝子体手術などによる治療が行われます。
網膜光凝固術は、血流が途絶えた部位をレーザーで凝固させる事で異常な血管が新たに生まれるのを防ぐ治療法です。
硝子体内注射は、黄斑浮腫に対して行われる治療です。
むくみや新生血管の発生を抑制する効果のある薬剤などを硝子体内に注射します。
硝子体手術は黄斑浮腫を改善する目的で行う場合、硝子体出血などの合併症を治療するために行う場合があります。
血流が改善した場合や閉塞した部分によっては自然に良くなる事も多いので、眼科医の管理の下で経過観察をする事もあります。
網膜の中心にある黄斑部(物を視認する細胞が集まっている部分)に水がたまってしまう疾患です。
30~40代あたりの男性に多く見られ、片眼性で再発する事が多いです。
この病気は網膜の一番外側にある網膜色素上皮層の機能が低下する事により、網膜の外側にある血管が豊富な脈絡膜から血液の成分が網膜下に漏れ出してしまう事で発症します。
ものをみるためにとても重要な黄斑部に水がたまるため、視力が低下したり、ものが歪んで見えたり(変視症)を自覚します。

中心性漿液性脈絡網膜症の直接的な原因はまだ不明とされています。
しかし、20歳から50歳までの働き盛りの男性に発症するケースが多く(発生頻度は女性の3倍)、心身ともにリラックスできている状態よりも過労や睡眠不足、ストレスが重なっているときに発病しやすいという傾向があります。
さらに、正視または軽い屈折異常の人、妊娠時に発症するケース、副腎皮質ステロイド薬の副作用が原因で発症するケースもあります。
基本的には、何もしなくても、3〜6ヶ月ほどすれば自然治癒する事が多いため、まず経過を観察します。
しばらくたっても回復する見込みがなかったり、再発を繰り返したりしていると、レーザー治療や内服薬による治療を行います。